Knorpel ist ein Gewebe mit bemerkenswerten Eigenschaften.
Gesunder Knorpel in Kombination mit einer gesunden Synovialflüssigkeit (Gelenkflüssigkeit) zeigt eine Reibung, die 80% geringer ist, als die Reibung die zwischen Eis und Eis besteht. Dabei ist das Knorpelgewebe ausserordentlich stabil und in besonderer Weise fähig, Druckkräfte abzufedern.
Knorpel wird nicht durchblutet, da die Gefäße, die besonderen Materialeigenschaften des Knorpels stören würden. Deshalb muss der Knorpel über Diffusion ernährt werden. Dabei nimmt er Nährstoffe aus der Gelenkflüssigkeit auf. Grundlage einer Diffusion ist die regelmäßige Be- und Entlastung der Knorpelflächen.
Bei Vorliegen von Knorpelschäden, die „über das altersübliche Maß hinausgehen“, spricht man von einer Arthrose.
Eine Arthrose kann prinzipiell alle Gelenke betreffen. Am häufigsten betrifft sie jedoch das Kniegelenk, dabei ist vor allem das mediale (innenseitige) Kniegelenk betroffen. Ist das Kniegelenk betroffen, spricht man von einer Gonarthrose.

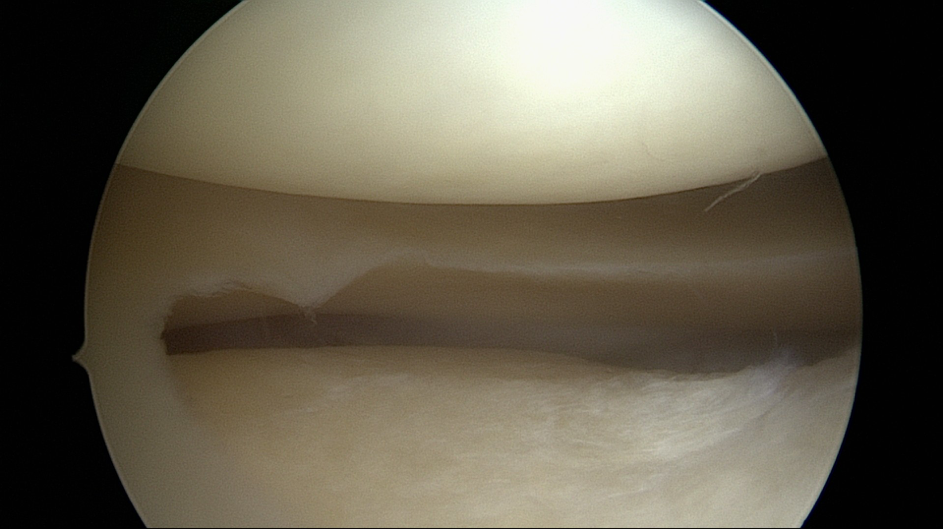
Die meisten Operateure beschreiben den Grad/die Tiefe eines Knorpelschadens in Anlehnung an die Klassifikation nach Outerbridge, die 1961 veröffentlicht wurde, oder in Anlehnung an die ICRS-Klassifikation, die 2003 veröffentlicht wurde. Diese ähnelt der Outerbridge-Klassifikation, ist aber etwas ausführlicher und unterscheidet Subtypen.
Vereinfacht lassen sich die Grade so zusammenfassen:
- Grad 0: absolut gesunder Knorpel ohne geringste erkennbare Schädigungen
- Grad 1: es zeigen sich leichte oberflächliche Veränderungen oder eine Erweichung
- Grad 2: der Knorpel ist an der beschriebenen Stelle schon deutlich beschädigt, die Tiefe des Knorpelschadens ist aber noch <50% der Knorpeldicke
- Grad 3: > 50%
- Grad 4: Knochenglatze, d.h. der Knorpel zeigt einen Schaden, der bis auf den darunterliegenden Knochen reicht.
Wichtig: Diese Klassifikation beschreibt die Tiefe des Knorpelschadens. Ohne Angabe der Größe des Schadens ist die Aussagekraft für den weiteren Beschwerdeverlauf gering. Ein Grad-4-Knorpelschaden, der nur wenige Quadratmillimeter groß ist, macht natürlich weniger Beschwerden, als ein Grad-3-Knorpelschaden, der das gesamte Gelenk betrifft.
Hier kommt es leider häufiger zu Mißverständnissen. Deswegen ist die Berücksichtigung der Größe und natürlich der Ursache des Knorpelschadens von enormer Wichtigkeit für die Prognose.
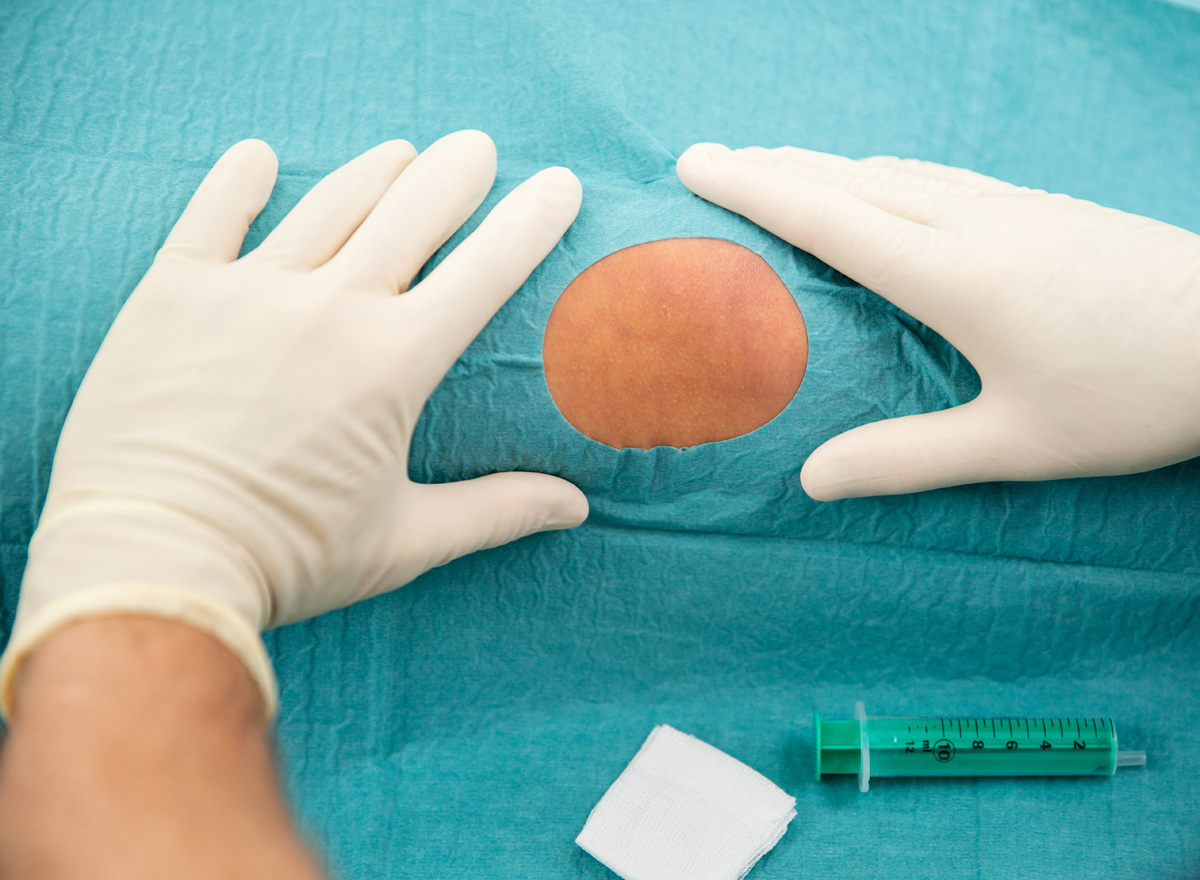
Je nach Krankheitsverlauf und Stadium der Gonarthrose können auch sogenannte i.a. (intraartikuläre) Infiltrationen zur Anwendung.
- Cortikosteroid:
i.a.-Infiltration mit Cortikosteroid zeigt gute Wirkung über 4 Wochen. Gelegentlich Wirkung 16-24 Wochen, wobei die NNT (number needed to treat) 4,4 beträgt
• zur Vermeidung einer Beeinträchtigung des Knorpelzellstoffwechsels niedrige Dosierungen des Cortikosteroids bevorzugen (Knie <= Lederlon 20 mg)
• streng aseptische Punktion (Mundschutz, Lochtuch, sterile Handschuhe) - Hyaluronsäurepräparate:
Hyaluronsäurepräparate sind v.a. bei mittelschweren Arthrosen eine gute Therapiemaßnahme.
Hyaluronsäure (HA, hyaluron acid) i.a.: analgetische Wirkung liegt nach 4 Wochen über NSAR, intraartikulärer Corticosteroidinjektion und Paracetamol (Bannuru 2011,2015) - ACP/PRP:
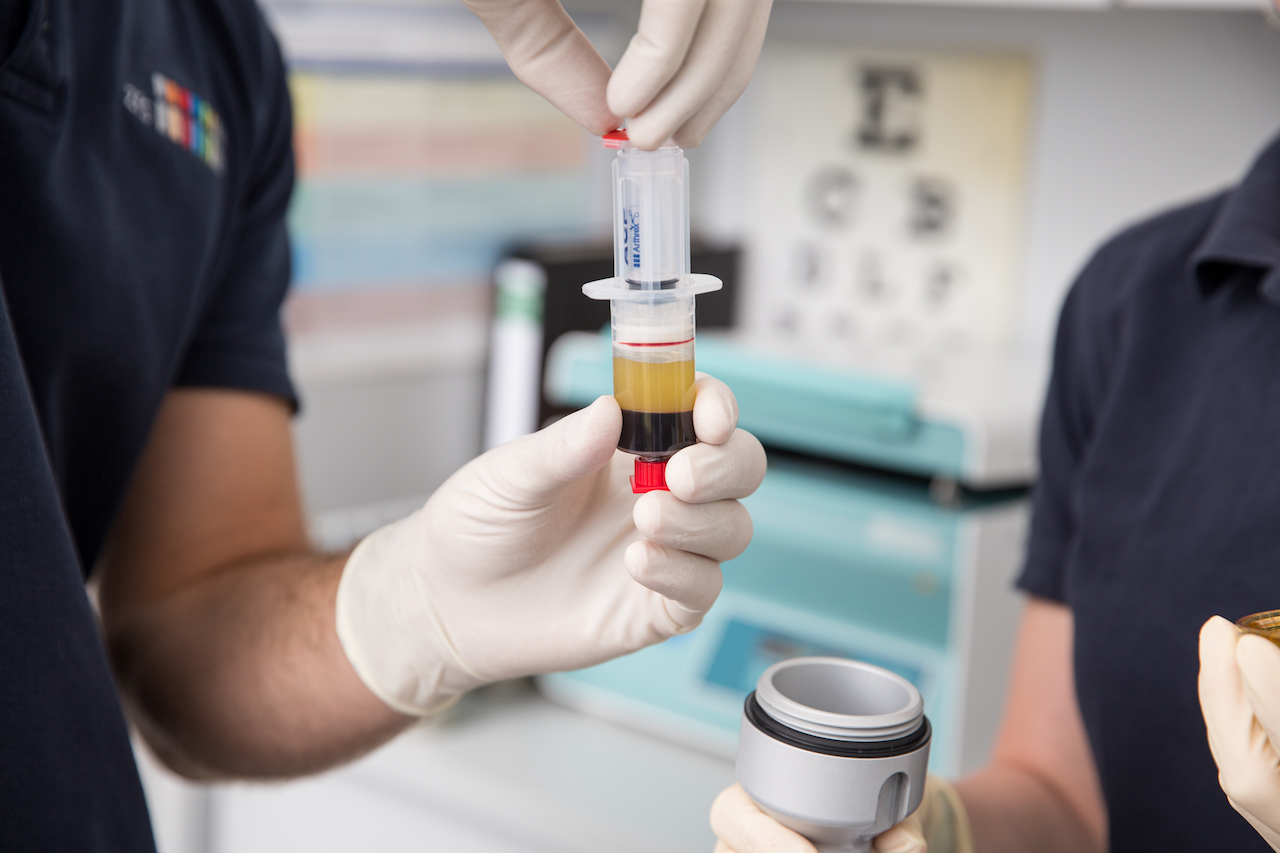
Die ACP- oder PRP-Therapie ist vor einigen Jahren als neue Therapiemaßnahme hinzugekommen. Die Studienlage ist im Vergleich zu den beiden oben genannten entsprechend übersichtlich aber durchaus vielversprechend.
ACP/PRP (Plättchen-Reiches-Plasma) ist dabei gut verträglich. Komplikationen sind selten.
Die Wirkung beim Knie ist besser als an der Hüfte. In frühen Stadien der Gonarthrose zeigten sich in Studien teilweise bessere Ergebnisse als HA. (Metaanalyse DeLong 2012)
PRP zeigte bei Kniearthrose im Vergleich zu Placebo, HA und Corticosteroid bessere Ergebnisse (Chang 2014, Metaanalye mit 16 Studien, n=1543).
Eine Empfehlung für ein bestimmtes Verfahren zur
Herstellung von PRP kann derzeit noch nicht gegeben werden
- Unloader Braces (3-Punkt-Prinzip) können bei Varus-Gonarthrose das Knieadduktionsmoment um bis zu 32% reduzieren und können deshalb ggf. einen Nutzen haben
(Problem: Tragekomfort u. Aufwand, in der Praxis oft nur Übergangslösung) - Aussenranderhöhung (z.B. bei medialer Gonarthrose): grösserer biomechanischer Effekt, wenn die Erhöhung unter der Schuhsohle und nicht nur an der Einlage angebracht ist (über den Hebelarm der Schuhhinterkappe größerer Effekt)
- Kniegelenksbandagen: trotz weiter Verbreitung nur schwache Evidenz; können beim Sport hilfreich sein
- Physiotherapeutische Bewegungsinterventionen sind hocheffektiv. Am effektivsten zur Schmerzreduzierung: kombinierte Interventionen aus Kraft-, Ausdauer- und Beweglichkeitstraining.
(Uthmann 2013, 60 RCTs, n=8218) - Signifikante Verbesserung zahlreicher Einschränkungen: Schmerz, Steifheit, Muskelkraft, maximale Sauerstoffaufnahme, Propriozeption
(Tanaka 2013, 33 RCTs, n=3192) - Physiotherapie mit zusätzlichen propriozeptiven Inhalten scheint reinem Kraftrtraining alleine überlegen (Kumar 2013)

- Laufbandtraining mit body-weight-support (BWSTT) bei Gonarthrose führt zu Verbesserung der Gehgeschwindigkeit und Reduktion der Schmerzen (Watanbe 2013, Training 2 x wöchentlich über 6 Wochen)
- Interessant ist das Training vor allem für 2 Gruppen:
– Patienten mit drohendem/stattgehabtem Verlust der Gehfähigkeit
– verletzte/operierte Patienten zur Verkürzung der Rehabilitation - AlterG bietet im Verhältnis zum klassischen BWSTT zahlreiche Zusatzfunktionen,stufenlose Aufbelastung und ein natürlicheres
Gangbild (Arme frei, kein Zug an einzelnenKörperteilen –> grosser Vorteil bei der Gangbild-/Laufbildschulung)

- SPORT: Knorpel nützt sich auch intensiverer sportlicher Belastung nicht ab. Patienten die z.B. freizeitsportlich Joggen haben eine niedrigere Inzidenz der Gonarthrose als Nichtsportler
- Low-Impact-Sportarten (wie z.B. Radfahren, Schwimmen, Nordic Walking) sind bei beginnender Gonarthrose ein wichtiger Bestandteil der konservativen Therapie (reduziert Schmerz, verbessert Beweglichkeit, steigert Gelenkstoffwechsel, kräftigt umgebende Muskulatur)
- Aquatisches Training (Bewegungsbad) führt gerade bei adipösen Gonarthrose-Patienten zu guten Funktionsverbesserungen
(Lim 2010)
Ein begleitendes Krafttraining wird bei Gonarthrose empfohlen, um die kniegelenkstabilisierende Muskulatur zu kräftigen.
- Weidenrinden-Extrakte scheinen zur symptomatischen Therapie geeignet (Schmid 2000 (randomisierte Placebo-kontrollierte Doppelblindstudie), Beer 2008)
- Blutegeltherapie scheint positive Auswirkungen auf Schmerz und Funktion zu haben. Keine relevanten Nebenwirkungen (Lauche 2014, Abbas Zaidi 2009)
- Weihrauchextrakte sind in Deutschland nur als NEM zugelassen, Dosierungen schwanken erheblich. Einige RCTs zeigen positive Effekte (Cameron 2014)
- Beinwell-Extrakte können äußerlich angewendet werden
- Schlammpackungen scheinen auf Schmerz und
Funktion zu wirken. (Espejo Antunez 2013, Sarsan 2012, Gungen 2012)
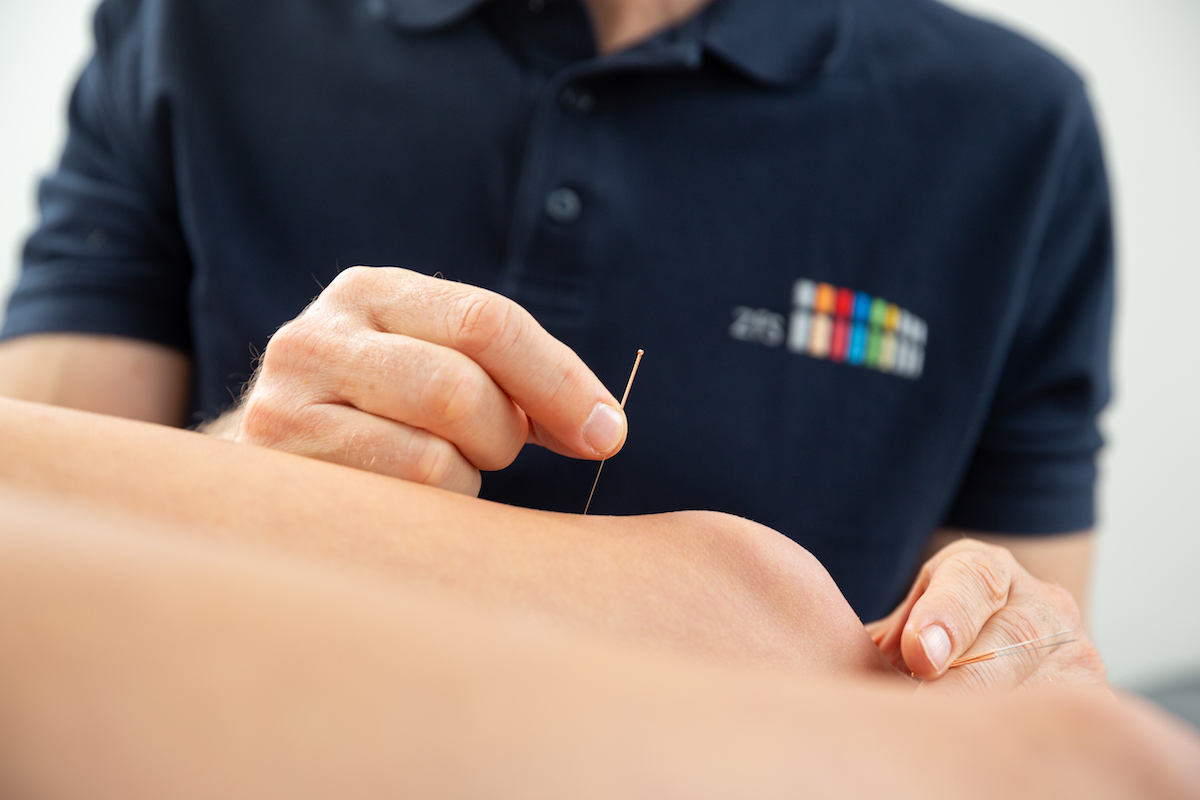
Wir machen in unserer Praxis seit vielen Jahren sehr gute Erfahrungen mit Akupunktur in der Behandlung von Gonarthrosepatienten.
Aufgrund einer mittlerweile sehr guten Studienlage, empfiehlt auch die aktuelle Leitlinie, die unter Federführung der Deutschen Gesellschaft für Orthopädie und Orthopädische Chirurgie erstellt wurde, die Akupunktur ausdrücklich für die Behandlung von Gonarthrose-Patienten.
- Manyanga 2014: Verum-Akupunktur ist hinsichtlich Schmerzreduktion, Funktionsverbesserung allen Kontrollgruppen überlegen (Sham, NSAR, Warteliste etc.)
(Manyanga 2014, Metaanalyse mit 12 RCTs) - Manheimer 2010: Im Vergleich Exercise gegen Akupunktur zeigten sich vergleichbar gute Ergebnisse (Manheimer 2010, Cochrane-Review mit 13 RCTs)
Die Reparatur von Knorpelschäden hat in den letzten Jahren riesige Fortschritte gemacht. Hilfreich ist dabei vor allem, dass viele Eingriffe, für die vor einigen Jahren das Kniegelenk eröffnet werden musste, mittlerweile vollarthroskopisch in „Schlüsselloch-Technik“ erfolgen können.
Unabhängig vom verwendeten Verfahren müssen weiterhin einige Vorraussetzungen zwingend erforderlich sein.
Eine Bedingung für eine erfolgreiche Reparatur ist z.B., dass im Randbereich des Knorpelschadens ein fester Randbereich vorhanden ist und der Knorpel auf der artikulierenden Gegenseite nicht zu stark geschädigt ist.
Im Rahmen der Indikationsstellung ist zudem zu hinterfragen, was die Ursache für die Entstehung des Knorplelschadens gewesen ist.
Lässt sich die Ursache nicht behandeln, dann muss die Indikation zur Reparatur kritisch hinterfragt werden.
Im Rahmen unserer Sprechstunde nehmen wir uns für solche Fragen ausreichend Zeit.
(Unten: Auszug Interview MS.Sport mit Dr. Gerrit Borgmann 08/2019)
- Eine alleinige Arthroskopie mit Lavage und/oder Debridement bei klinisch und radiologisch gesicherter fortgeschrittener Gonarthrose ist nicht sinnvoll.
Anders verhält es sich, wenn z.B. eine Arthrose zwar vorliegt, aber nicht beschwerdeauslösend ist. Ist z.B. ein anderes Krankheitsbild, wie z.B. ein sich einklemmender Meniskuslappenriss beschwerdeführend, dann kann in diesem Fall auch eine Arthroskopie bei vorliegender Arthrose hilfreich und zielführend sein. Zu diesem Ergebnis kommen auch aktuelle Studien zu diesem Forschungsbereich. - (Teil-)Meniskektomie und Entfernung freier Gelenkkörper können auch bei Vorliegen einer Gonarthrose sinnvoll sein (Petersen 2015, Siebert 2017, Sihvonen 2016)

Partner des Olympiastützpunktes Westfalen


Offizieller sportmedizinischer / sportphysiotherapeutischer Partner von:
Zentrum für Sportmedizin
Windthorststrasse 35
48143 Münster
Tel.: +49 (0) 251 / 131362 – 0
| Ihr Weg zu uns |
Zentrum für Sportmedizin
Windthorststrasse 35
48143 Münster
Tel.: +49 (0) 251 / 131362 – 0
| Ihr Weg zu uns |
kniechirurgie.de
Kontakt
Kniesprechstunde im
ZfS-Zentrum für Sportmedizin
Praxis Orthopädie + Unfallchirurgie
Dr. med. Gerrit Borgmann
Dr. med. Ralph Schomaker
Dr. med. Tim Vogler
Montag, Dienstag + Donnerstag
8:00 Uhr bis 22.00 Uhr
Mittwoch + Freitag
8:00 Uhr bis 18:00 Uhr
Samstag nach Vereinbarung
ZfS Zentrum für Sportmedizin
Windthorststraße 35
48143 Münster
Fon +49 (0) 251 - 131362- 0
Fax +49 (0) 251 - 131362- 22
E-Mail: info (at) zfs-muenster.de

© ZfS Ι Zentrum für Sportmedizin GmbH, 2024

KNIECHIRURGIE.DE
Sektion für rekonstruktive
Kniegelenkschirurgie
Praxis Orthopädie + Unfallchirurgie
Dr. med. Gerrit Borgmann
Dr. med. Ralph Schomaker
Dr. med. Tim Vogler
ÖFFNUNGSZEITEN
Montag, Dienstag + Donnerstag
8:00 Uhr bis 22.00 Uhr
Mittwoch + Freitag
8:00 Uhr bis 18:00 Uhr
Samstag nach Vereinbarung
KONTAKT
ZfS Zentrum für Sportmedizin
Windthorststraße 35
48143 Münster
Fon +49 (0) 251 - 131362- 0
Fax +49 (0) 251 - 131362- 22
E-Mail: info (at) zfs-muenster.de
© ZfS Ι Zentrum für Sportmedizin GmbH, 2022
