 Risse der Patellasehne sind erfreulicherweise relativ selten, handelt es sich doch um eine sehr schwere Verletzung des Kniegelenkes. So treten Rupturen der Quadricepssehne doppelt so häufig und Rupturen der Achillessehne sogar 16 mal häufiger auf als Patellarsehnenrupturen. Auch Patellafrakturen sind erheblich häufiger (ca. Faktor 15).
Risse der Patellasehne sind erfreulicherweise relativ selten, handelt es sich doch um eine sehr schwere Verletzung des Kniegelenkes. So treten Rupturen der Quadricepssehne doppelt so häufig und Rupturen der Achillessehne sogar 16 mal häufiger auf als Patellarsehnenrupturen. Auch Patellafrakturen sind erheblich häufiger (ca. Faktor 15).
Das Durchschnittsalter der Patienten liegt bei einer Patellarsehnenruptur bei ca. 40 Jahren.
Erkrankungen und Faktoren, die das Auftreten wahrscheinlicher machen, sind:
- degnerative Vorschädigungen der Sehne
- Niereninsuffizienz
- Rheuma
- Diabetes mellitus
- Lupus erythematodes
- Hyperparathyeoidismus
- Ehlers-Danlos-Syndrom
- immunsuppressive Therapie
Lokale Kortikoidinjektionen, die z.B. bei schmerzhaften degenerativen Erkrankungen der Sehne oder bei Bursitiden (Schleimbeutelentzündungen) eingesetzt werden, erhöhen ebenfalls das Risiko einer Ruptur und sollten deshalb sehr zurückhaltend eingesetzt werden.
Sehnenabrisse an der Tibia sind typisch für Kinder und Jugendliche, da die Tibiaapophyse eine geringere Zugbelastung aufweist als die Sehne.
Einen deutlichen Anhalt für eine Patellarsehneruptur liefert bereits die Anamnese und die klinische Untersuchung.
Typisch für die Patellarsehnenruptur ist der Patellahochstand und vor allem die Einschränkung der Streckfähigkeit. Der palpable Sehnendefekt lässt sich bei kompletter Ruptur meist tasten. Das Knie ist stark geschwollen und das umgebende Gewebe meist eingeblutet.
Sind Teile des Reserveapparates intakt oder liegt lediglich eine Partialruptur vor, kann eine Reststreckfähigkeit erhalten sein.
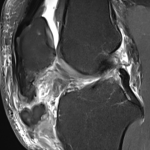
Ist die Sehne komplett gerissen, dann stellt sich diese Verletzung sehr gut sonographisch dar. Wir führen präoperativ dennoch ein MRT durch, um Begleitverletzungen zu erkennen, die im Rahmen des operativen Eingriffes mitadressiert werden sollten. Zudem sollte eine sonographische Messung der Patellasehnenlänge der gesunden Gegenseite erfolgen, um einen Hinweis auf die angestrebte Länge der genähten Patellasehne zu erhalten. Alternativ kann auch ein seitliches Röntgenbild der Gegenseite angefertigt werden und mit einer intraoperativ angefertigten Bildwandleraufnahme verglichen werden. Unabhängig davon, ob eine sonographische oder radiologische Kontrolle erfolgt, ist dabei auf einen gleichen Kniebeugewinkel zu achten (z.B. 90°).
Eine komplette Patellarsehnenruptur sollte operativ versorgt werden. Idealerweise erfolgte eine Rekonstruktion dabei frühzeitig (spätestens bis 14 Tage nach Trauma).
Bei knochennahen Rissen können Fadenanker zur Sehnennaht eingesetzt werden.
Insbesondere bei intratendinösen Rupturen sollte eine additive patellotibiale Augmentation erfolgen (z.B. in der Technik nach McLaughlin mit Drahtcerclage oder Fadenkordel, die durch einen Querkanal im distalen Patelladrittel und im Tibiakopf gezogen wird).
Vorteil einer Drahtcerclage ist das geringere Auftreten von Fremdkörperreaktionen, Vorteil der Fadenkordel (z.B. PDS-Kordel, Stärke 2, Fa. Ethicon, resorbierbar) ist, dass kein Zweiteingriff zur Materialentfernung durchgeführt werden muss.
Erfolgt eine Sicherung der Naht mit einer Drahtcerclage, dann erfolgt die operative Entfernung des Drahtes im Regelfall nach ca. 12 Wochen.
Bei schlechter Sehnenqualität kann der Einsatz eines Sehnengraftes diskutiert werden. Hierbei wird meist die Semitendinosussehne der betroffenen Seite eingesetzt. Durch eine Bohrung im Bereich der Patella und des Tibiakopfes wird die Sehne eingezogen (achterförmiges transossäres Vorlegen des Sehnengrafts, dann Einstellen der korrekten Länge mit der McLaughlin-Cerclage, anschl. Vernähen der Enden der Semitendinosussehne)
Partialrupturen (Teilrisse) können ggf. auch konservativ behandelt werden. Das Ausmaß der Partialruptur lässt sich dabei gut im MRT beurteilen.
Durch eine frühfunktionelle Behandlung unter Belastung des Kniegelenkes, kann das Risiko einer Bewegungseinschränkung erheblich reduziert werden.
Passive Bewegungsübungen/Motorschienenbehandlung sollte ab dem 2. postoperativen Tag aus der Schiene heraus erfolgen.
Viele Operateure geben die Beweglichkeit schrittweise frei (z.B. E/F 0-0-30° in den ersten 2 Wochen, dann 0-0-60° für Woche 3-4, anschl. 0-0-90° für Woche 5-6).
Wird aufgrund schlechter Sehnenqualität ein Sehnengraft eingesetzt, dann erfolgt die Nachbehandlung im Regelfall restriktiver (z.B. Mecron-Schiene für 2 Wochen, Teilbelastung mit 15 kg für 2 Wochen, dann im Laufe von 2 Wochen Übergang zur Vollbelastung)
Maximalbelastungen des Streckapparates und schnellkräftige Sportarten sollten für 6 Monate vermieden werden.
Partner des Olympiastützpunktes Westfalen


Offizieller sportmedizinischer / sportphysiotherapeutischer Partner von:
Zentrum für Sportmedizin
Windthorststrasse 35
48143 Münster
Tel.: +49 (0) 251 / 131362 – 0
| Ihr Weg zu uns |
Zentrum für Sportmedizin
Windthorststrasse 35
48143 Münster
Tel.: +49 (0) 251 / 131362 – 0
| Ihr Weg zu uns |
kniechirurgie.de
Kontakt
Kniesprechstunde im
ZfS-Zentrum für Sportmedizin
Praxis Orthopädie + Unfallchirurgie
Dr. med. Gerrit Borgmann
Dr. med. Ralph Schomaker
Dr. med. Tim Vogler
Montag, Dienstag + Donnerstag
8:00 Uhr bis 22.00 Uhr
Mittwoch + Freitag
8:00 Uhr bis 18:00 Uhr
Samstag nach Vereinbarung
ZfS Zentrum für Sportmedizin
Windthorststraße 35
48143 Münster
Fon +49 (0) 251 - 131362- 0
Fax +49 (0) 251 - 131362- 22
E-Mail: info (at) zfs-muenster.de

© ZfS Ι Zentrum für Sportmedizin GmbH, 2024

KNIECHIRURGIE.DE
Sektion für rekonstruktive
Kniegelenkschirurgie
Praxis Orthopädie + Unfallchirurgie
Dr. med. Gerrit Borgmann
Dr. med. Ralph Schomaker
Dr. med. Tim Vogler
ÖFFNUNGSZEITEN
Montag, Dienstag + Donnerstag
8:00 Uhr bis 22.00 Uhr
Mittwoch + Freitag
8:00 Uhr bis 18:00 Uhr
Samstag nach Vereinbarung
KONTAKT
ZfS Zentrum für Sportmedizin
Windthorststraße 35
48143 Münster
Fon +49 (0) 251 - 131362- 0
Fax +49 (0) 251 - 131362- 22
E-Mail: info (at) zfs-muenster.de
© ZfS Ι Zentrum für Sportmedizin GmbH, 2022
